Healthcare DX

医療ヘルスケア・デジタルトランスフォーメーション
(医療ヘルスケアDX)
デジタルトランスフォーメーション(DX)という定義は、色々な解釈ができるのではないかと考えております。
私たちメディエイドが考える、医療ヘルスケア領域におけるDXについての考え方について、本ページにて整理をさせて頂きました。
デジタルトランスフォーメーション(DX)の定義
日本におけるDXは、2018年に経済産業省が「デジタルトランスフォーメーション(DX)を推進するためのガイドライン」を取りまとめたことを契機に広がり始めました。同ガイドラインでは、DXの定義を「企業がビジネス環境の激しい変化に対応し、データとデジタル技術を活用して、顧客や社会のニーズを基に、製品やサービス、ビジネスモデルを変革するとともに、業務そのものや、組織、プロセス、企業文化・風土を変革し、競争上の優位性を確立すること」と示しています。
ここで定義している通り、単純にこれまでの業務の一部をデジタル化するということ(=デジタイゼーション)にとどまらず、従来のサービスを進めるための業務全体のプロセスをデジタル化することで効率化を進める(=デジタライゼーション)ということから、さらにデジタルを中心とした新たなサービスを生み出していくことで社会的課題を解決するなどの社会的な影響を及ぼすこと(=デジタルトランスフォーメーション)を言います。
具体的な例を医療ヘルスケア領域において考えてみると、例えば、以下のようになると考えています。
① デジタイゼーション
これまで管理栄養士が対面で栄養指導を行っていたが、ビデオ通話システムを利用して栄養指導を行えるようにした。
② デジタライゼーション
患者さんには食事記録をアプリで記録してもらい、その記録した内容を管理栄養士はパソコンやスマホ上で確認し、チャット・メッセージで返信をし、ビデオ通話システムで栄養指導を行えるようにした。
③ デジタルトランスフォーメーション(DX)
管理栄養士による患者へのアドバイスをAIチャットボットとして開発をし、AIチャットボット・サービスとして健康保険組合向けにサービスを提供した。またAIチャットボットをAPI(Application Programing Interface)として、他社に対して提供していけるようした。
上記のDXの段階においては、単にAIチャットボットを作ればよいのではなく、同サービスについてのプロモーションから契約締結、そしてアプリ展開、利用開始、利用開始後の利用継続のための仕組みに至るまでの全ビジネス・プロセスの設計からそのプロセスを実現するためのシステム設計があり、そしてAIチャットボットを含めたアプリ開発が行われることになります。
そしてサービス継続性やさらに付加価値を向上させるためには、さらに管理栄養士を活用したビジネス・プロセスの追加や、医療機関や薬局などの連携など、アップセルとしてのサービス開発・提供という視点も重要になります。

デジタルトランスフォーメーション(DX)と従来型のシステム化の違い
従来型のシステム化とは
従来のシステム化の例としては、「これまで紙を使って申請をしていたが、システムを使って効率化をしたい」などが主な例として挙げられます。このような場合には、ビジネス要件を決める側において、どのようなビジネス・フローにすべきかということがほぼ見えており、そのために具体的なシステム要件にまで落とし込み、システム部門にシステム要件を伝えることが可能(もしくはビジネスコンサルタントが入ることで、システム要件化を進める)ことが可能です。つまり、目指すゴールはビジネス要件を決める側には明確に存在します。システム要件が明確であれば、システム設計を行い、開発を行い、リリースを行うというウォーターフォール的な開発でシステムを構築していくことが可能です。
DX化とは
一方のDX化の場合には、「こんなことをしたい」「こんなサービスを立ち上げたい」というまだ世にないサービスを出していくために、非常にざっくりとした目的がビジネス側から出てくることが多いと考えています。しかしビジネス要件としても明確にはできず、こんなことをしたいというイメージを伝えるレベルになると考えています。
その場合には、ビジネス部門からシステム要件を出してもらうとしても、そのシステム要件は明確ではないために、システム化をいきなり進めることはできません。よって、DX化を行う場合には、ビジネス側からの目的を捉えつつも、システム側においてデジタル技術を見据え、実際にはどのようなシステムとなり、結果として提供するデジタルサービスはこのようになるという青写真を描き、ビジネス側とすり合わせるというインタラクティブな関係性で開発を進めていくことになると考えています。
具体的には、
・ビジネス・スキーム(ステークホルダー間の関係)
・カスタマー・ジャーニー(概要レベルでのビジネス・フロー)
・ワイヤー・フレーム(画面イメージによるイメージの深堀り)
という概要レベルでビジネス側とシステム側ですり合わせをまず行わないと、目指すサービスの具体的な姿が見えてきません。つまりデジタル技術を知りながらも、ビジネスを想定しながら、目指すシステムの絵を描いていくというビジネス・スキームを捉えた上でのシステム構想力が必要になります。これまでのようなシステム要件が明確にならないとシステム化には動けないというシステム側の動きでは、このようなDXの世界は作りにくいと考えています。
またやはり走りながらもカスタマー視点に立つことで見てくる新たな要件が見えてきたり、法的な観点からこれまで想定してこなかったシステム要件を追加する必要がある、など目まぐるしい変更が入りやすいと考えており、柔軟な対応ができることも、このDX化の中では求められていると考えています。
よって概要レベルでのすり合わせがアジャイル的に何度か繰り返されることによって、ようやくシステム要件としては固まってくると考えており、システム要件を出し切るには、ビジネス側とシステム側のイメージが一致していく必要があります。また一旦は決めたシステム要件でシステム設計や開発を具体的に進めたとしても、だんだんと提供するサービスイメージが明確になってくると、カスタマー・ジャーニーがよりクリアになってくることで、決めたシステム要件もまた変わる可能性もあると考えています。
DXサービスを生み出す開発プロセス
アジャイル的に要件→設計→開発→テスト・検証というサイクルを回すことも有効とは思いますが、まだこの世にないサービスを開発する・システムを創出する段階(0→1フェーズ)においては、全体像が見えない中で開発したシステムが系全体として最適化されていない可能性や、十分な品質を守れない可能性ががあります。よって全てをアジャイル的に開発するのではなく、システムの実開発まではドキュメントレベルなどで議論を重ねながら、また必要に応じて画面イメージを使いながらのアンケートやインタビューを重ねつつブラッシュアップを行い、ビジネス要件がほぼ出きったところでウォーターフォール開発にしていき、一旦は0→1フェーズを完成するという方法が有効なのではないかと考えています。
デジタル・サービスは目には見えないため、一旦0→1フェーズによって具体的な形にすることでビジネス側やシステム側、そしてステークホルダーにも具体的なイメージができるようになり、改善・改良するための意見が生まれやすくなると考えています。これにより、これまで机上で語られていた議論の正誤が、実際に完成しデジタル・サービスによって証明されてきます。そして1→10フェーズにおいては、具体的に動くシステムをステークホルダーに見てもらえるので、ステークホルダーに率直な意見を聞くことによって、ブラッシュアップをしやすくなると考えています。このフェーズにおいては、意見を取り入れながら徐々に改善を図っていくアジャイル開発が有効になってくると考えています。
医療ヘルスケア領域におけるDX(医療ヘルスケアDX)
まず医療ヘルスケア領域におけるDX(医療ヘルスケアDX)を理解するにあたっては、医療ヘルスケア領域の特徴を捉えることが重要であると考えています。医療ヘルスケア領域におけるDXを実現するにあたっては、他の業界とはどのような点が異なるのかを整理します。
① 業界の広さとステークホルダーの多さ、複雑な情報流/商流
医療ヘルスケア領域においては、その市場の広さから様々なステークホルダーが関わってくるという大きな特徴があります。病院・診療所、歯科診療所、保険薬局、介護施設、通所・訪問介護サービス事業者、訪問看護ステーションといった医療・介護事業者と、そこに所属する医師や歯科医師、看護師、薬剤師、管理栄養士、理学療法士(PT/ Physical Therapist)、作業療法士(OT/Occupational Therapist)、言語聴覚士(ST/ Speech-Language-Hearing Therapist)、ケアマネジャー、ホームヘルパーなど様々な職種の方々が関わってきます。またその周辺には製薬企業や医療機器メーカー、医薬品卸、医療機器卸などの様々な企業の関わりや、健康保険組合などの保険者の他、最近ではフィットネスクラブなども医療ヘルスケア領域としては関わってきています。
そして医療サービスを受ける患者、そしてその患者の家族などまでを考える必要があり、患者視点に立つと、患者のもつ疾患によってそのニーズも大きく異なってきます。(例:癌といっても乳がんと肺がんでは治療は異なり、またそのステージによってもその悩みやニーズも異なる)このように多くのステークホルダーがどのような役割を担い、そしてつながっているのかという幅広い業界知識・業務知識、さらには医療に関する知識がないと、開発する医療ヘルスケア・アプリをどのような場面において誰が、どのような目的で、どのように利用するのかといった利用イメージを働かせるのが難しいと考えています。特に情報流そして商流がどのようになっているのかを把握することはとても重要です。
その結果としてデジタルを活用した新たなサービスがどのような利用者に響くか、また、どのようにマネタイズをするのかというスキームを作るハードルが高いと考えています。またスキームは考えついたとしても、利用者ニーズに合致した詳細なシステム機能要件への落とし込みが難しくなり、さらには開発フェーズでは利用者の 使う言い回し(ワーディング)を作り込みにおいても困難を伴います。その結果としてUI(ユーザー・インタフェース)、そしてUX(ユーザー・エクスペリエンス)に影響を与えていきます。
② 法や制度
さらに医療ヘルスケア領域においては、多くの法や制度が関わってきます。フリーアクセス制度や国民皆保険といった公的制度を基本としながら、医師法、薬剤師法、療養担当規則(保険医療機関及び保険医療担当規則)、広告規制などの他、取り扱う情報が機微情報であるということから個人情報保護法など様々な法についての理解が必要となります。また冒頭に示したような「医薬品、医療機器等の品質、有効性及び安全性の確保等に関する法律(以下、医薬品医療機器等法)」も重要で、「医療機器プログラム」になるかどうかも、サービス検討の上では重要なポイントとなります。
このような内容を理解していないと、考え出したデジタル・サービスを提供することが法的に難しいということも起こり得ます。そのため、サービス・スキームを検討した後には、このような法制度に詳しい弁護士などを入れて法的な面での確認を行い、法的に問題となるような場合にはアプリの仕様を変更する(機能を変更することもあれば、そこでの文言を変更するなどのこともあります)などして、方向性を微修正する必要があると考えています。
またサービス・スキームが決まった後には、それに合わせた患者さんとの利用規約、医療機関や薬局、介護事業者などとの契約書などの規約類を作成することで、特に収集した健康情報関連などの個人情報の取り扱いの明確化を行う必要があると考えています。
③ セキュリティ
医療ヘルスケア領域で取り扱うデータは機微情報であるということと、さらには医師法などで定められた診療録の保存義務などの関係などもあり、クラウド上にデータを保存する場合にはそのデータの取り扱いについて定めた医療情報ガイドライン(厚生労働省・経済産業省・総務省の3省2ガイドライン)が出されており、アプリケーション面、インフラ面、契約・運用面について網羅的な対応策が示されています。
保存義務のあるデータ(診療録など)をクラウドなどで外部保存するためのガイドラインとして登場をした医療情報ガイドラインではありますが、診療録などとして利用されないとしても、機微情報である健康情報をどのように取り扱うのかについては、同ガイドラインにおいては網羅的に記載がされており、それを活用してセキュリティ対策状況を確認して、対策を行うことは有効な取り組みであると考えています。
④ マネタイズ
医療ヘルスケア領域として捉えた場合に、マネタイズをどのようにするのかという点もサービス事業継続の上は非常に重要な特徴になってくると考えています。日本においては国民皆保険制度という世界的に見ても優れた制度がある中においては、病気になった際の患者さんの医療費の自己負担額は低く抑えられているという現実があります。
そのような現実を踏まえた上で、①患者さんから直接マネタイズを行っていく、②医療機関や薬局、介護事業所などへ有償サービスとして提供しながらも患者さんには無料でサービス提供を行っていく、③健保組合や企業、自治体などへ有償サービスとして提供しながら企業の従業員や住民などに対しては無料でサービスを提供していく、④デジタル・サービスを医薬品などの付加価値サービスとして提供していくなど、どのような形であれば継続的にサービスを提供していくことができるのか、2.1に挙げたようなステークホルダーに対してサービス提供をしていくのかを検討していく必要があります。
またこのようなマネタイズの難しさを踏まえると、はじめからすべてを作り込んでも、成功にたどり着くのは非常に難しいと考えています。よって最初から十分な時間とコストをかけてシステムを作りあげていくのではなく、シウテムが変わるということを前提にして、初期開発期間をなるべく短く、そして開発費用はなるべく抑えた形にしていくといったリーンな開発プロセスが必要であると考えています。
⑤ サービス品質
リーンな開発が必要ではありますが、2.3に示したようなセキュリティの重要性を考えた際には、アプリケーションの開発品質の担保が重要になってくると考えています。特に重要と考えられるのは、①ある医療機関に対して自分の記録した健康情報の参照許可はしていなかったのに、その医療機関においては健康情報が参照できてしまっていたなどの機微情報のアクセスコントロール視点、②誤った検査結果や計算結果を表示してしまったなどの医療ヘルスケア・データ正確性の視点など医療ヘ医療ルスケア領域において特に注意して守らなくてはならない点があると考えています。
医療ヘルスケアDXの定義
多くのステークホルダーや複雑な商流や情報流、医療ヘルスケア領域における多くの法や制度という中において、さらには予防/病気、病気であれば疾病によって患者視点でみたときのUX(User Experience = Patient Experience)は大きく異なってくることから、このような医療ヘルスケアにおける全体的なデザイン、つまり医療ヘルスケア・デザイン(※)がさらに加わった上で検討を行うことが、医療ヘルスケアDXのスキームの大きな要素になると考えています。
(※)ここで述べている「デザイン」とは、洗練された画面デザインや形状などの「意匠」だけのことを指すのではなく、それを商品/サービスとして設計すること、さらには商品/サービスを広げるための仕組みを含めたビジネスの「系・モデル」設計のことを指しています。
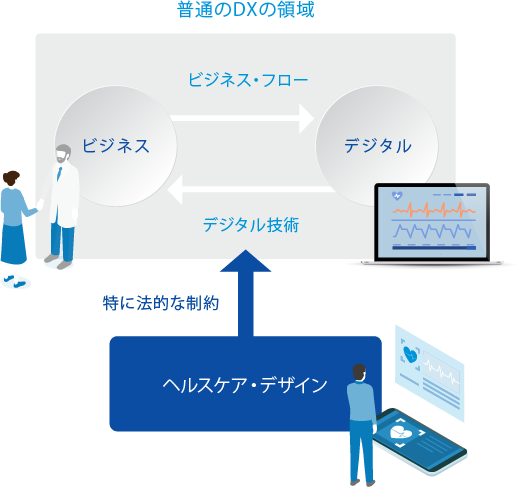
すなわち通常のデジタルトランスフォーメーション(DX)であれば
「ビジネス」×「デジタル」
という掛け算となり、その複雑性が高くなりまが、医療ヘルスケア領域のデジタルトランスフォーメーション(DX)においては「医療ヘルスケア・デザイン」がさらに加わるために、
「ビジネス」×「デジタル」×「医療ヘルスケア・デザイン」
という掛け算となり、その複雑性はさらに増してきます。特に医療医療ヘルスケア領域におけるビジネスを考えると、保険医療制度やフリーアクセスなどの要素が複雑性をさらに増幅させることになります。
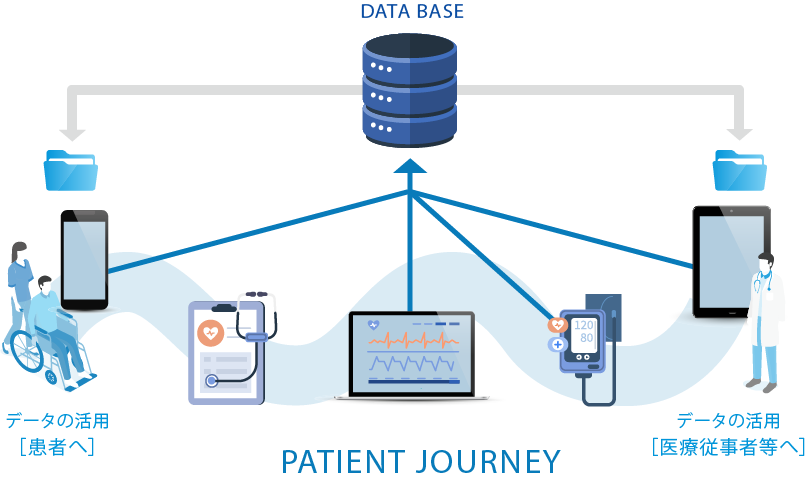
医療ヘルスケアDXの可能性
現在、マイナポータルにおいて薬剤履歴情報や健診情報などを患者自身で取得できるようになりますが、さらに検査値情報のデータなども取得できるようになってきます。これらのデータや、日々の体重や血圧、さらにはウェアラブルデバイスから取得できる心拍数や睡眠情報などの情報なども含めたPHR(Personal Health Record)データを、クラウドを介してオンラインで患者と医療ヘルスケア・ステークホルダーと共有することができるようになることで、これまでにはないペーシェント・ジャーニーを構築できると考えています。 そのようなことを踏まえ、医療ヘルスケア領域におけるDXの適用の可能性としては、以下のような可能性が考えられます。
① 少子高齢化のさらなる進行による人手不足の解消
今後の日本においては、少子高齢化のさらなる進行が予想されています。これは2025年近辺では団塊世代が後期高齢者になることでさらなる高齢化が進み、さらに2040年には15-64歳人口が減り続けることで、働き手が不足するなどの予想があります。このような状況においては、デジタルを活用した業務効率化などが可能性として挙げることができます。オンライン診療やオンライン服薬指導も、患者が治療フローという中に入るとすれば、患者負担軽減という側面から、業務効率化の一つとしても考えられます。
② 高齢化に伴う疾病構造の変化
急速な高齢化は従来多かった感染症などの急性疾患から、糖尿病や高血圧、がんなどの慢性疾患への疾病構造が変化しており、これまでの病院で治療を受けて直す、というスタイルから、自宅においても治療を続けるという考え方、つまり住まいを中心とした地域包括ケアシステムの考え方に変わってきています。このような従来型の「病院完結型医療」から、病気と共存する「地域完結型医療」では医療従事者も病院のように一か所に集まっている訳ではありません。よって、自宅にいる患者とロケーションがバラバラである医療従事者をつなげたオンライン・コミュニケーションが新たな世界になると考えられます。
③ 予防へ
従来は病気になってからの治療というスタイルでしたが、後期高齢者の人口が増え、またその医療費が多くなると、その後期高齢者負担金が保険者である健康保険組合等にのしかかってきます。その後期高齢者負担金が、予防活動によって減るというインセンティブが働き、今後は保険者における予防ニーズも増えてくるのではないかと思われます。このような予防領域においては、医療保険者(自治体・協会けんぽ・企業健康保険組合)や保健指導をする看護師や保健師、管理栄養士などのステークホルダーや、患者のみではなく、病気ではない健康な生活者までを考慮する必要があると考えています。
上記以外にも、患者支援サービス(PSP)においても従来の電話などを使った形から、スマホアプリなどのデジタル技術を活用した新たなペーシェント・ジャーニーの形へと発展させることができると考えています。
| 幅広い領域 | 医師、看護師、薬剤師、管理栄養士、登録販売士、 ケアマネジャー、ヘルパー、MS、MR・・・ |
|---|---|
| 病院、薬局、ドラッグストア、介護施設、訪問介護施設、 医薬卸、製薬企業、医療機器メーカー、保険者など・・・ |
| 法的な制約 | 医師法、薬剤師法、薬機法、個人情報保護法、療担規則、各種ガイドライン・・・ |
|---|
| 複雑な商流/情報流 | 保険医療制度、MR= 情報流、MS= 物流・・・ |
|---|
| 疾病 | がん、糖尿病、高血圧、脂質異常症、リウマチ、 パーキンソン病・・・ |
|---|
医療ヘルスケアDXの推進とセキュリティリスク
医療ヘルスケアDXの推進を行う際には、昨今では様々なクラウドサービスを利用することが考えられ、それに伴い、ネットワークに接続されたサーバーやパソコン、スマートフォンなどの機器や端末といったエンドポイントが多種多様になってきており、それらのエンドポイントでの防御がとても複雑になってきています。
さらに近年では、医療機関に対するサイバー攻撃が増加していると言われています。
サイバー攻撃についてはこちらで詳細を述べていますので詳細な説明を省略しますが、インターネットなどのネットワークを通じて、パソコンやサーバー、データベースなどに侵入し、データの盗取や破壊、改ざんなどを行う行為のことです。
最近では医療機関を狙ったサイバー攻撃が多数報道されていますが、医療機関が狙われる理由として、以下のような点が上げられます。
・医療機関のセキュリティ対策が遅れている
・患者データが高額で取引される
そのような背景からも、厚生労働省・総務省・経済産業省が出している医療情報ガイドライン(3省2ガイドライン)に沿った対策もDX実現には重要になってくると考えています。
メディエイドの医療ヘルスケアDXにおける取り組み
デジタルトランスフォーメーション(DX)は、単純に紙に書かれていた情報をデジタルにするという意味にはとどまらないと考えています。メディエイドでは、医療ヘルスケア領域において、デジタル化されることによって生み出される新たなビジネス・フローやペーシェント・ジャーニー、そして提供価値をトータル的に考え、さらに医療ヘルスケア領域における各法規制やニーズを踏まえたデジタル・サービス検討やシステム化計画の立案、さらにはシステム開発・運用までのトータル的なご支援支援をさせていただきます。メディエイドの医療ヘルスケアDXにおける取り組みについて詳しくはサービス紹介サイトにてご案内しております。
医療ヘルスケア・プラットフォームを、
そして様々医療なヘルスケア・デジタル・サービスを一緒に創っていきましょう。




